L’hécatombe au Québec a trouvé ses coupables : les foyers pour aînés, le secteur privé et le sous-financement public, entre autres.
Mais est-ce bien le cas ? Et si oui, dans quelle mesure ? Où avons-nous échoué avec la COVID-19, plus précisément ? Les réponses à ces questions sont importantes, car elles influenceront les changements à venir. Pour avoir un portrait de la situation, j’ai comparé le Québec aux trois autres grandes provinces.
D’abord, un premier constat est clair : partout, le virus a fait des ravages avant tout dans les CHSLD, ces centres d’hébergement et de soins de longue durée. L’Ontario a même planifié une commission d’enquête.
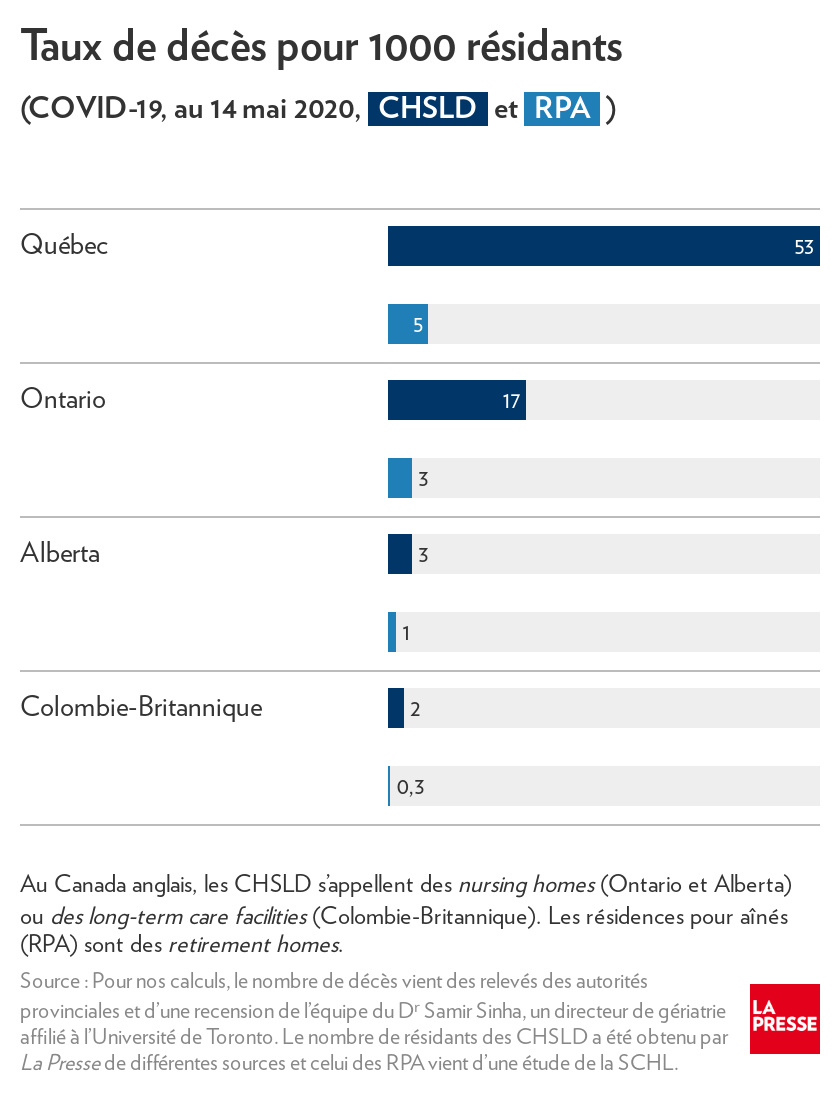
De fait, à la mi-mai, près de 2 décès sur 3 (64 %) étaient issus des CHSLD au Québec, où la clientèle est plus âgée et bien plus vulnérable (démence, etc.). Ailleurs au Canada, cette proportion dans les nursing homes et autres équivalents de nos CHSLD est très importante aussi. Elle représente 72 % des morts en Ontario et 47 % en Colombie-Britannique.
Le virus s’est toutefois répandu bien davantage ici, si bien qu’on comptait 53 décès pour 1000 résidants de CHSLD au Québec à la mi-mai, contre près de 17 pour les foyers équivalents en Ontario et moins de 3 en Alberta et en Colombie-Britannique(1).
L’image de ces nombreux morts dans nos CHSLD frappe : au Québec, l’État a « négligé ses vieux » en les envoyant dans des établissements privés sous-financés, et aujourd’hui, la pauvreté de leurs services a pour effet de multiplier les morts.
Mais la question se pose : le Québec a-t-il davantage de lits en CHSLD qu’ailleurs, comme on l’entend souvent, ce qui expliquerait l’hécatombe ? Réponse : pas du tout.
De fait, les quatre grandes provinces canadiennes ont un nombre semblable de lits, toute proportion gardée. Au Québec, il y a 470 lits par tranche de 100 000 habitants, contre une moyenne de 474 dans les trois autres provinces.
Tous les lits sont occupés partout, tellement la demande est forte. Il y a même une longue liste d’attente, et il faut plusieurs mois avant d’être enfin admis.
Oui, mais n’avons-nous pas davantage d’aînés ? Justement, puisque nous avons plus de personnes âgées, le nombre de places est plus restreint ici.
Au Québec, il y a environ 3600 lits par tranche de 100 000 habitants de 70 ans et plus, contre une moyenne de 4300 dans les trois autres provinces. Les comparaisons ne sont pas simples, mais même lorsqu’on ajoute les lits de ce qu’on appelle les « ressources intermédiaires » – ces centres qui précèdent les CHSLD au Québec et en Alberta – le Québec reste sous la moyenne canadienne (4400 contre 5300 ailleurs).
Cela ne fait donc aucun doute : le Québec n’a pas plus de « vieux » dans ses CHSLD, au contraire. Il en a moins, car le réseau a moins de places disponibles(2).

Le cas du privé
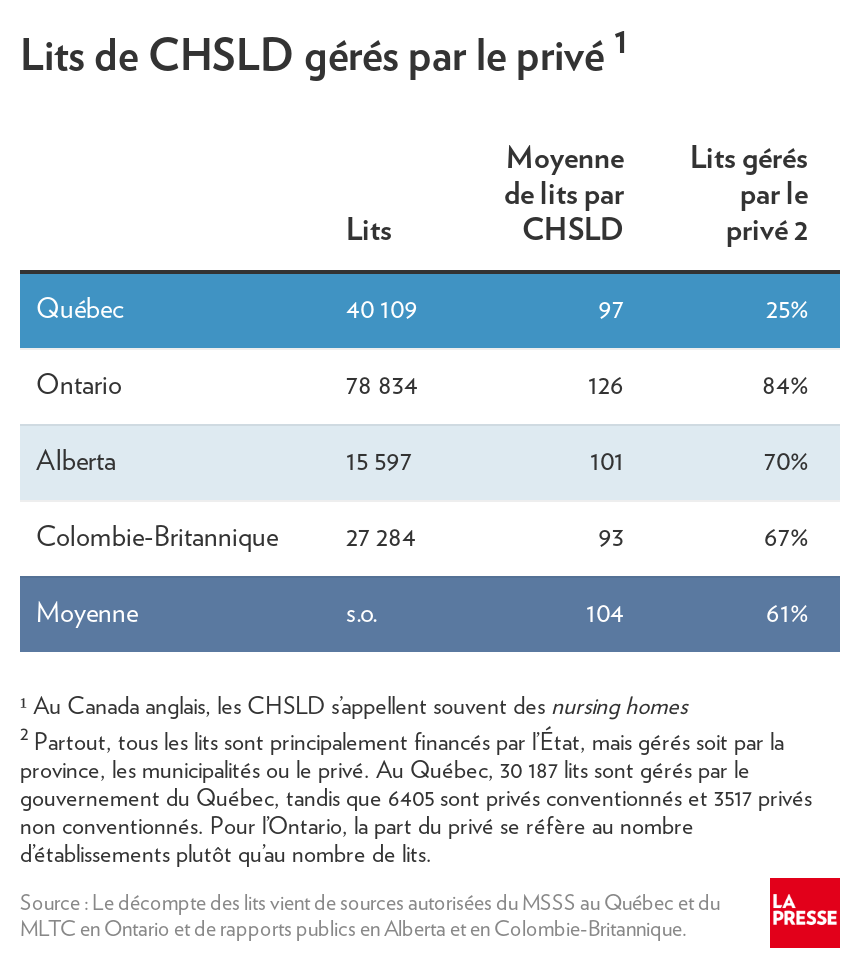
C’est la faute au privé, alors ? Eh bien non. Le Québec, faut-il savoir, compte nettement moins de CHSLD privés qu’ailleurs, où le virus a pourtant fait bien moins de dégâts.
Plus précisément, 25 % des lits de CHSLD sont gérés par le privé au Québec, contre 67 % en Colombie-Britannique et 70 % en Alberta. En Ontario, 84 % des établissements du même type ne sont pas publics(2).
Bien des foyers privés hors Québec, faut-il dire, sont sans but lucratif (le tiers des foyers privés en Ontario et la moitié en Alberta), ce qui peut changer le mode de gestion. Mais le privé lucratif reste bien moindre au Québec qu’ailleurs et en soi, le privé n’est donc pas la cause de nos maux dans les CHSLD.
Pour le Québec, il faut aussi distinguer de quel type de privé on parle. Sur les 25 % de lits privés, la grande majorité est dans des CHSLD conventionnés, où les conditions de travail et la qualité sont très semblables à celles du public.
Il reste quelque 3500 lits qui sont nettement plus problématiques, soit 9 % du total. Les établissements n’y sont pas conventionnés et les employés y sont sous-payés, comme c’est le cas de la désastreuse Résidence Herron, un CHSLD privé de Dorval mis sous tutelle par le gouvernement.
Pourquoi sous-payés ? Entre autres parce que le gouvernement du Québec verse à ces établissements environ 19 % moins de subventions qu’aux CHSLD publics ou conventionnés(3). Nos gouvernements ont voulu éviter d’ajouter des lits publics ou conventionnés afin d’économiser en période de compressions budgétaires.
Est-ce à dire que le Québec finance moins ses CHSLD qu’ailleurs, tout pris en compte ? Les comparaisons sont difficiles, selon ce qui est inclus ou pas dans les coûts, mais à première vue, la réponse est non.
Nos lits en CHSLD, publics et privés confondus, coûtent précisément 247 $ par jour (90 200 $ par année). Ailleurs, les chiffres disponibles font état d’un coût de 222 $ par jour en Colombie-Britannique (ce qui exclut les lits publics, soit le tiers) et de 205 $ par jour en Ontario (où la définition semble inclure des cas moins lourds). Il faudrait une enquête d’un expert-comptable pour mieux comparer(4).
Chose certaine, le Québec exige une contribution bien moins grande qu’ailleurs des aînés des CHSLD, comme il le fait avec les universités.
Au Québec, les usagers paient 19 % de la facture, contre 27 % en Ontario, par exemple. Et quand on évoque une hausse supérieure à l’inflation, par exemple de 2 à 4 % par année, comme l’a proposé Gaétan Barrette en 2015, c’est le tollé.

Ce qui est clair, c’est que nos CHSLD, privés ou publics, sont bien moins surveillés qu’en Colombie-Britannique, par exemple. Les rapports d’inspection y sont archidétaillés, avec des sondages de satisfaction concernant la nourriture et le personnel, des rapports d’incidents pointus, des coûts moyens par établissement et par poste (par exemple : 8,37 $ par patient pour la nourriture quotidienne dans un foyer, 6,39 $ dans un autre).
La province a même un bureau des défenseurs des aînés (Office of the Seniors Advocate), qui relève du ministère de la Santé. Et en Ontario, il y a carrément un ministère des Soins de longue durée, inexistant au Québec.
D’où vient cette perception ?
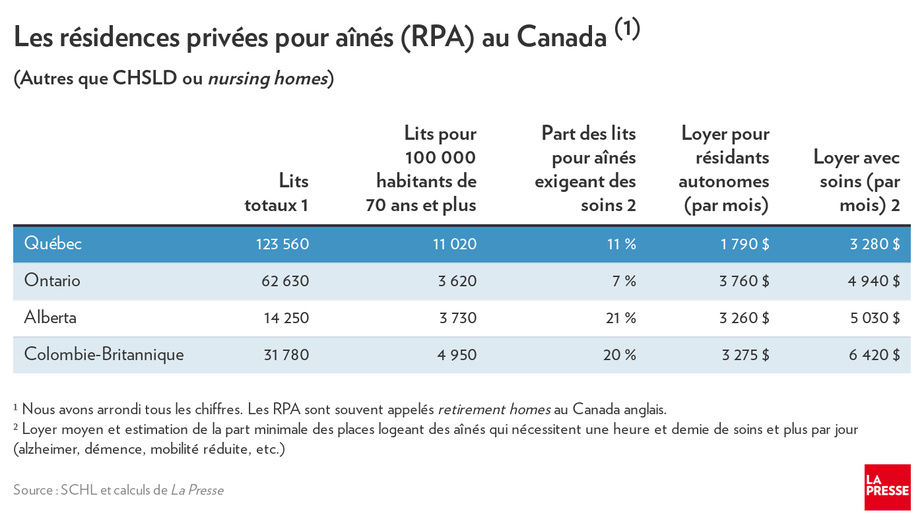
Mais revenons à nos moutons : si le Québec ne compte pas plus d’aînés qu’ailleurs dans les CHSLD, d’où vient cette perception ? D’une récente étude de la Société canadienne d’hypothèques et de logement (SCHL) sur les résidences pour aînés (RPA), qui exclut les CHSLD.
Selon cette étude, environ 124 000 personnes âgées habitent dans des RPA au Québec, ce qui représenterait 18,4 % des personnes de 75 ans et plus. Ailleurs au Canada, c’est 6,1 %. Contrairement à ceux des CHSLD, les résidants de ces RPA sont pour la plupart autonomes ou semi-autonomes, et ils nécessitent moins de 1,5 heure de soins par jour (contre 24 heures dans les CHSLD).
Selon plusieurs observateurs, c’est le crédit d’impôt versé par le gouvernement du Québec aux résidants des RPA qui explique l’attrait nettement plus grand des RPA ici. Le crédit est accordé moyennant certains services et il permet de réduire le loyer pour les résidants de 70 ans et plus, selon leurs revenus. Il a coûté 444 millions à l’État québécois en 2018(5).
Sa pertinence pourrait certainement être discutée, mais quoi qu’il en soit, le grand nombre d’aînés dans les RPA explique-t-il l’hécatombe ? Pas vraiment.
À la mi-mai, il y avait eu un cumul de 5 décès de la COVID-19 pour 1000 résidants dans les RPA, ce qui est certes imposant, mais 10 fois moindre que dans les CHSLD. En Ontario, le taux de décès dans les RPA (retirement homes) est de 3,3 pour 1000, tandis qu’en Colombie-Britannique, il est très faible (0,3 pour 1000)(1).
En somme, ni les décès dans les RPA, ni le nombre de lits en CHSLD, ni le secteur privé, ni même le financement par lit n’expliquent l’hécatombe au Québec provoquée par la COVID-19.
LA grande raison a été l’erreur des autorités de ne pas avoir isolé rapidement les CHSLD, comme l’a fait la Colombie-Britannique. Ici, il y a eu des mouvements de personnel et de patients entre les établissements – notamment pour libérer des lits d’hôpital – qui ont eu pour effet de propager rapidement le virus. L’organisation du travail est en cause dans cette mobilité, selon des recherches(6).
Et une fois la COVID-19 sur place, le feu s’est embrasé, montrant toute la fragilité des CHSLD – souvent sans direction générale – et exposant nos aînés à des fins de vie misérables.
1. Le calcul est tiré des données des registres publics et des recherches de l’équipe du Dr Samir Sinha, directeur de la gériatrie du Sinai Health System, qui comprend deux hôpitaux affiliés à la faculté de médecine de l’Université de Toronto.
2. L’information nous vient de sources autorisées du MSSS au Québec, du MLTC en Ontario, de données de l’équipe de recherche du Dr Samir Sinha, de Toronto, et de documents publics (Colombie-Britannique et Alberta). Les calculs des ratios par habitant sont de La Presse, avec les données de population de Statistique Canada.
3. L’écart de subventions vient de données transmises par le MSSS à la mi-avril. Voir ma chronique du 18 avril 2020.
4. Pour l’Ontario, le calcul du coût vient de données transmises par le MLTC. Pour la Colombie-Britannique, voir le document de la note 2. Pour le Québec, l’information est tirée des Comptes de la santé, page 29.
5. Le coût de ce crédit pour maintien à domicile versé aux résidants des RPA (444 millions) vient du ministère des Finances du Québec.
6. Voir ici.
Loyer des aînés : deux fois moindre au Québec
Les aînés du Québec paient souvent deux fois moins cher pour se loger dans des CHSLD ou des résidences pour aînés (RPA) que dans les trois autres grandes provinces canadiennes, peu importe leur degré d’autonomie.
En moyenne, un locataire autonome paie près de 1800 $ par mois dans une RPA au Québec, et un maximum de 1947 $ dans un CHSLD. Ce maximum de 1947 $ pour une chambre privée peut varier à la baisse selon ses revenus. Les résidants des CHSLD sont des cas lourds (alzheimer, démence, etc.), qui nécessitent souvent des soins 24 heures sur 24(1).
Entre les deux, le loyer explose, puisque la personne n’a souvent d’autre choix que de résider dans une RPA avec des soins, où le loyer moyen grimpe à 3280 $ par mois, selon les données d’une étude de la SCHL. Ce loyer est celui facturé en moyenne pour des résidants de RPA qui requièrent plus de 1,5 heure de soins par jour.
Cette situation coûteuse d’entre-deux est semblable dans les trois autres grandes provinces. En Ontario, le loyer moyen d’un aîné autonome dans une RPA est de 3760 $ et celui dans l’équivalent d’un CHSLD, de 2700 $. Ceux qui nécessitent plus de 1,5 heure de soin dans une RPA paient près de 5000 $ par mois, somme qui passe à 6420 $ en Colombie-Britannique.
Toute proportion gardée, le Québec a environ trois fois plus de lits dans les RPA que les trois autres grandes provinces, un portrait qui tranche avec celui des CHSLD, où le nombre relatif de lits est assez semblable.
1. Les loyers des CHSLD sont dans l’onglet précédent.