Trois fois plus de Québécois que les autres Canadiens habitent dans des résidences privées pour aînés. Aura-t-on assez de ressources pour assurer la santé et la sécurité des 130 000 personnes qui y demeurent ?
Le réseau des résidences pour aînés évitera-t-il d’être frappé par le tsunami qui est en train de ravager les centres d’hébergement et de soins de longue durée (CHSLD) ? Souhaitons-le de tout cœur, car ce type de résidences est extrêmement populaire au Québec, bien plus qu’ailleurs au Canada.
Mais faute de moyens, c’est loin d’être évident malgré toute la bonne volonté du monde. À preuve, la directive ministérielle de tester systématiquement le personnel et les résidants des résidences privées pour aînés (RPA) touche pour le moment seulement 4 % des 1750 résidences privées.
Depuis dimanche dernier, le ministère de la Santé et des Services sociaux exige que des tests de dépistage soient pratiqués sur les résidants et le personnel des RPA ayant au moins un cas confirmé de COVID-19, soit l’infime minorité d’entre elles.
« Selon le tableau publié dans La Presse lundi 13 avril, il y avait 57 résidences ayant un total de 342 cas de la COVID-19 parmi les 1750 résidences du réseau des RPA. Ça va relativement bien », dit le PDG du Regroupement québécois des résidences pour aînés (RQRA), Yves Desjardins, en se croisant les doigts.
Deux jours plus tard, c’est 67 résidences et 501 cas.
Autrement dit, on prévoit effectuer les tests dans 67 des 1750 résidences, soit 4 % du total.

PHOTO ANDRÉ PICHETTE, ARCHIVES LA PRESSE
Yves Desjardins, PDG du Regroupement québécois des résidences pour aînés
La Presse a contacté M. Desjardins mardi pour savoir comment la pandémie se vivait dans son réseau. La même journée, le quotidien a aussi joint cinq propriétaires de résidences pour prendre le pouls (voir onglet suivant).
Il en ressort que les RPA s’en tirent plutôt bien en raison d’une mobilisation précoce. Les cas problèmes se limitent pour l’instant à une douzaine de résidences.
Des similitudes avec les CHSLD
Mais pour combien de temps encore ? De nos conversations avec les acteurs du réseau, il ressort que bien des RPA, à l’instar des CHSLD, manquent de personnel et distribuent l’équipement de protection avec parcimonie, y compris masques et visières. Encore aujourd’hui, il est exclu d’effectuer des tests préventifs à grande échelle auprès du personnel et des résidants à la grandeur du réseau.
Tester est une méthode qui s’est avérée efficace pour détecter les personnes porteuses du virus qui n’ont pas de symptômes. Dans les pays qui ont réussi à limiter les décès causés par la COVID, comme l’Allemagne et la Corée du Sud, la multiplication des tests a été un facteur-clé de succès.
Les personnes asymptomatiques, étant des malades qui s’ignorent, sont une des causes présumées de l’introduction du virus dans les milieux de vie des aînés, les personnes courant le plus grand risque de mourir des suites de la COVID-19.
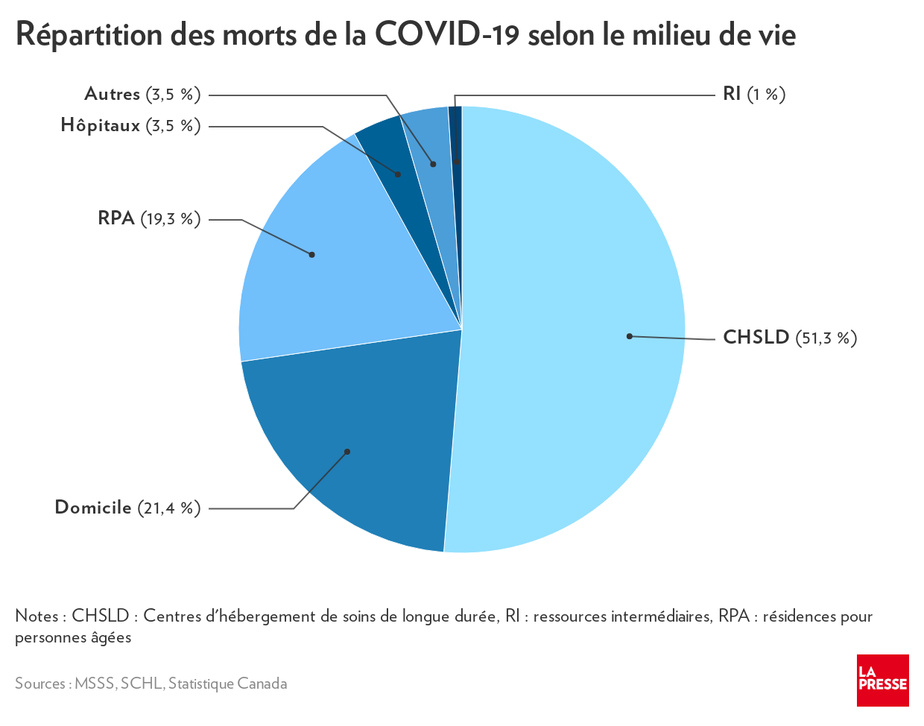
Un décès sur deux liés à la COVID-19 est survenu dans un CHSLD et un sur cinq dans une RPA. On compte proportionnellement beaucoup moins de décès liés au virus chez les personnes de 75 ans et plus qui vivent à domicile, pourtant bien plus nombreuses.
Près d’un aîné sur cinq habite en RPA
La proportion de la population de personnes de 75 ans et plus vivant dans les résidences privées pour personnes âgées en 2019 au Québec est estimée à 18,4 %, la plus élevée au Canada, selon la Société canadienne d’hypothèques et de logement (SCHL). En excluant le Québec, le taux d’attraction moyen dans le reste du Canada n’est que de 6,1 %.
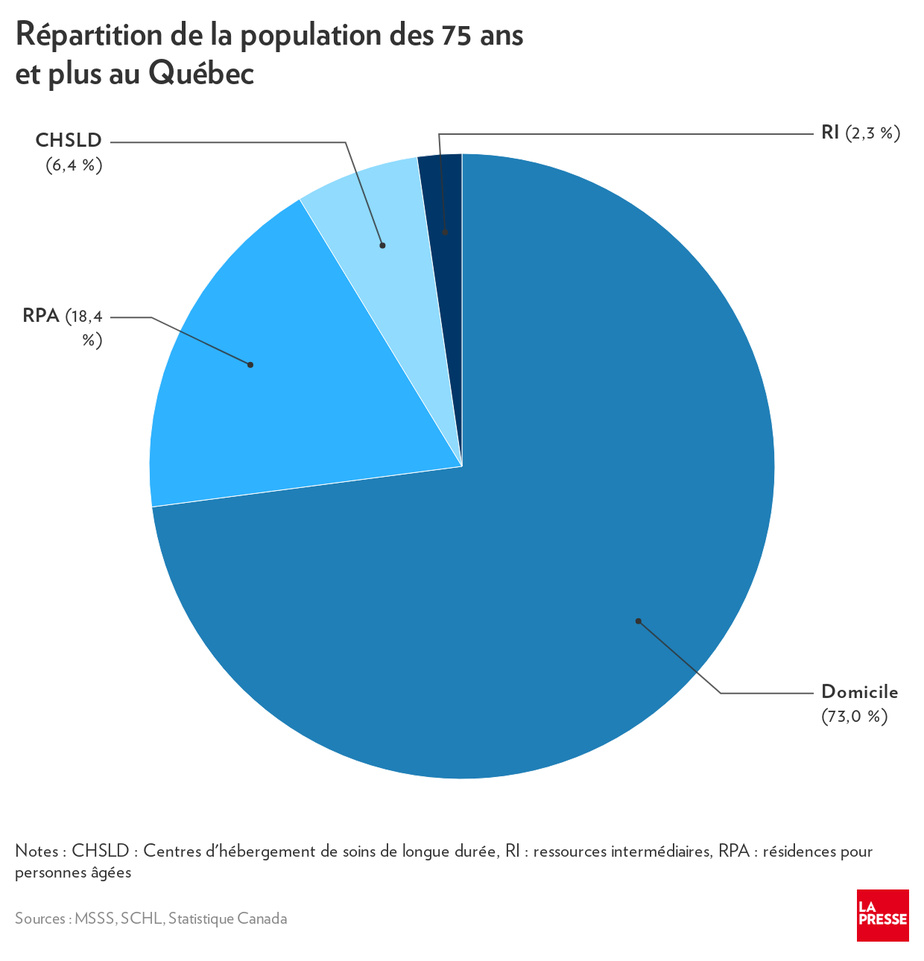
Une des raisons qu’évoque l’organisme fédéral pour expliquer la popularité des résidences spécialisées au Québec est que la proportion des locataires chez les gens âgés y est plus élevée que dans les autres provinces.
Les ménages de 75 ans et plus du reste du Canada sont locataires à 24 %, comparativement à 40 % au Québec. « Un grand pourcentage de ménages âgés dans les autres provinces canadiennes sont donc encore propriétaires de leur logement, ce qui est beaucoup moins le cas pour le Québec », écrit l’organisme dans un récent rapport sur l’état du marché de la résidence spécialisée.
CHSLD, RI et RPA, qui est quoi ?
Au Québec, la crise sévit dans les centres d’hébergement et de soins de longue durée (CHSLD) avec les histoires d’horreur du centre Sainte-Dorothée (réseau public) et du centre Herron (réseau privé). Ceux-ci hébergent une clientèle non autonome nécessitant au moins trois heures de soins par jour.
Le désastre est tel dans les CHSLD que le premier ministre Legault suppliait mercredi les médecins spécialistes de venir en renfort, eux dont la charge de travail est réduite durant le confinement. « On manque de bras », a-t-il répété en conférence de presse.
L’hébergement des personnes âgées ne se limite pas aux CHSLD publics ou privés. Avant d’être rendues à l’étape des CHSLD, les personnes âgées peuvent être hébergées par des résidences privées pour aînés (RPA), essentiellement des résidences privées qui desservent une clientèle de personnes autonomes ou semi-autonomes qui reçoivent peu ou pas de soins au quotidien.
Le réseau de la santé comprend aussi des ressources intermédiaires (RI), un type d’hébergement dont le niveau de soins se situe entre la RPA et le CHSLD.
Pour le moment, la pandémie a fait moins de dégâts dans les RPA et les RI que dans les CHSLD, où la clientèle est habituellement plus âgée et à la santé plus fragile.
Propriétaires de résidences pour aînés : bons coups et inquiétudes

PHOTO HUGO-SÉBASTIEN AUBERT, ARCHIVES LA PRESSE
Lyne Prud’homme, PDG de la résidence Villa Fleurs de Lys, à Lanoraie
Comment les 1750 résidences privées pour aînés (RPA) vivent-elles la pandémie au quotidien ? La Presse a questionné une demi-douzaine de propriétaires de résidences pour connaître leur réalité. Compte rendu.
Entre soulagement et quarantaine
« Quand je me couche le soir, je pousse un soupir de soulagement et je me dis encore une journée passée sans avoir de cas de la COVID-19 », laisse échapper Lyne Prud’homme, PDG de la résidence Villa Fleurs de Lys, à Lanoraie. Elle est propriétaire depuis 2001 du foyer de 25 résidants. Depuis le début de la crise, 3 de ses 16 employés ont passé un test de dépistage, parce qu’ils avaient des symptômes. Le résultat a été négatif chaque fois. Ils sont restés en quarantaine pendant 14 jours pour ne pas prendre de risque. En leur absence, le reste de l’effectif prend les bouchées doubles.
« Nous avons interdit les visiteurs et la circulation des fournisseurs au moins depuis le 16 mars. On désinfecte tout ce qui entre dans la résidence depuis le 19 mars », répond-elle quand on lui demande les mesures qui ont le plus contribué au bilan positif.
Du personnel soumis à une procédure stricte

PHOTO ROBERT SKINNER, LA PRESSE
La résidence pour aînés Sélection Rosemont, à Montréal
Au Groupe Sélection, 4 résidences sur 43 ont au moins un cas de COVID. « Depuis au moins le 23 mars, on oblige nos employés à prendre leur température avant de commencer leur quart, à signer un formulaire attestant qu’ils n’ont pas de symptômes et qu’ils n’arrivent pas de voyage depuis moins de 14 jours. Ils doivent se changer et porter des vêtements fraîchement lavés », explique Mylène Dupéré, vice-présidente des affaires publiques et des communications corporatives. Depuis dimanche dernier, le port du masque est de rigueur pour le personnel quand il donne des soins aux résidants conformément à la directive ministérielle.
« Le temps est critique »

PHOTO MARCO CAMPANOZZI, LA PRESSE
Les Jardins Millen, résidence du Groupe Maurice située à Montréal
« En situation de crise, le temps est critique », dit Sarah Ouellette, conseillère, affaires publiques, au Groupe Maurice. Elle s’inquiète du délai entre l’annonce de mesures par le gouvernement et son application sur le terrain. « On est très ouverts à accueillir du personnel de la santé », insiste-t-elle. Le groupe n’a pas attendu l’aide du gouvernement pour offrir des bonifications salariales temporaires à ses employés réguliers pour les remercier de persévérer pendant la crise. Il offre même des repas gratuits. De plus, le Groupe Maurice travaille en étroite collaboration avec les CISSS et les CIUSSS pour obtenir tous les équipements requis à l’application des mesures sanitaires. « À l’heure actuelle, nous n’avons pas assez de masques pour que nos employés puissent en porter systématiquement dès qu’ils entrent dans la résidence », reconnaît-elle.
Le groupe exploite 36 résidences, dont un certain nombre ont au moins un cas de COVID-19. « Quand un cas se déclare, le personnel et les résidants sont systématiquement avertis, et les représentants de la famille des résidants aux unités de soins sont également avertis », de préciser Mme Ouellette.
Des tests, SVP

PHOTO DAVID BOILY, LA PRESSE
Les Jardins de Renoir, une résidence de Cogir située à Laval
Dans un monde idéal, Mathieu Duguay, président de Cogir (40 résidences), souhaiterait faire subir des tests de dépistage à tout son personnel et ses résidants pour identifier un porteur qui n’a pas de symptômes et ainsi mieux protéger ses résidences, incluant celles qui n’ont pas encore de cas déclarés. C’est d’ailleurs ce qu’il a fait dans ses centres de Seattle quand la crise a d’abord éclaté là-bas.
Au Québec, pour le moment, le ministère de la Santé a choisi de tester systématiquement le personnel et les résidants des centres ayant au moins un cas déclaré. « Les autorités de la santé ont été très présentes cette semaine », s’est réjouie Annie Lemieux, présidente de LSR Santé.
Le groupe est propriétaire immobilier d’un CHSLD, de deux RPA et de deux ressources intermédiaires (RI) – l’exploitation est confiée au Groupe Santé Sedna. Dans le cas du CHSLD Valeo de Saint-Lambert, qui a 14 cas déclarés, pas loin de 100 personnes vont se faire tester cette semaine, lui a-t-on fait savoir.
Tester, tester et tester encore

PHOTO ILVY NJIOKIKTJIEN, ARCHIVES THE NEW YORK TIMES
Que devrait-on faire pour éviter le pire dans les résidences privées pour aînés ? « On peut commencer par tester tout le monde », répond la Dre Cécile Tremblay, microbiologiste et infectiologue.
Que faut-il faire pour éviter une vague de COVID-19 dans les résidences privées pour aînés (RPA) ? La Dre Cécile Tremblay, microbiologiste et infectiologue au Centre hospitalier de l’Université de Montréal (CHUM), répond à nos questions.
Est-ce que les résidences privées pour aînés (RPA) sont à risque, et doit-on craindre que la vague qui frappe les CHSLD touche ensuite les RPA ?
Oui. Actuellement, ce ne sont pas que des CHSLD qui sont atteints dans la liste que le gouvernement fournit. Le risque est grand, donc on doit prendre des mesures en conséquence.
Que devrait-on faire pour éviter le pire ?
On peut commencer par tester tout le monde. On doit aussi respecter au maximum les consignes de distanciation physique. Les résidants doivent rester dans leur chambre, comme c’est le cas actuellement. Mais surtout, c’est de tester. Si on identifie des personnes positives, que ce soit dans le personnel ou chez les résidants, on doit ensuite les isoler le plus rapidement possible. Et il faut prévoir des lieux pour le faire. Ce qui n’est pas toujours évident. En général, dans les maisons pour personnes autonomes, les gens vont avoir leur propre chambre, ce qui est mieux que dans les institutions où les résidants sont deux par chambre. Il faut également planifier. Prévoir des ressources. Car une fois que les gens ne peuvent plus sortir de leur chambre, ça prend quelqu’un pour les aider avec l’alimentation et l’épicerie.
Si les tests préventifs sont une solution, pourquoi n’est-elle pas plus utilisée ?
À mon avis, c’est qu’on doit tester pour avoir une idée de la situation, savoir s’il y a du personnel ou des résidants infectés. C’est sûr qu’il y a un argument qui dit que si on teste aujourd’hui et que le résultat est négatif, peut-être que demain il sera positif et on l’aura manqué, ce qui fait qu’on va être obligé de tester tous les jours. On a toujours le risque qu’il y ait un faux négatif. On doit présumer que les tests négatifs ne sont pas nécessairement négatifs. Mais l’idée, c’est de regarder dans quel contexte on fait le test. S’il est fait pour identifier les résidants et le personnel infectés, ça nous permet d’agir. Ça permet de les enlever du chemin.



